علتهای به وجود آمدن صدا و وزوز در گوش:
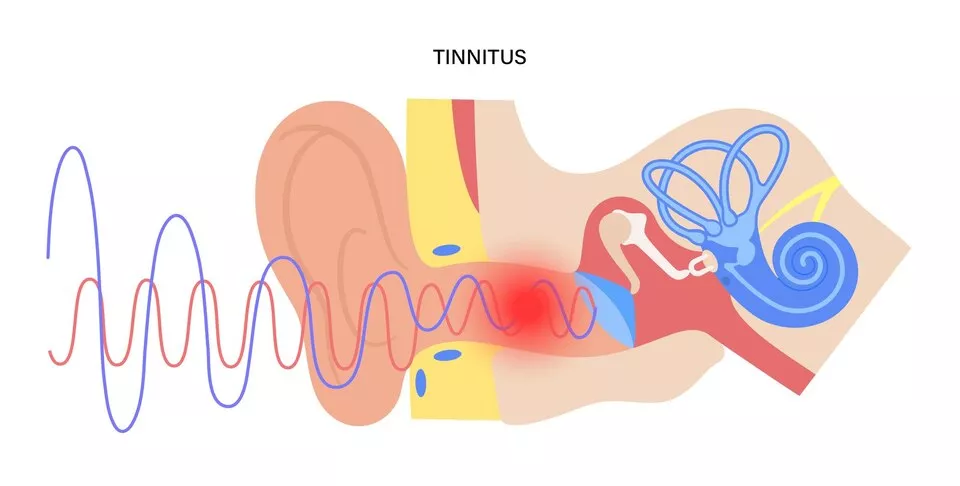
وزوز گوش (Tinnitus) به شنیدن صداهای مزمن همانند زنگ، سوت، هیس، یا صدای ضربان قلب در گوشها یا سر گفته میشه که منشأ خارجی ندارند. این مشکل میتونه به دلایل مختلفی ایجاد بشه و معمولاً نتیجه اختلال در سیستم شنوایی، عصبی، یا عوامل محیطیست. در ادامه، تمام علتهای ممکن برای به وجود آمدن وزوز گوش بهطور کامل توضیح داده شدند:
1. آسیب به گوش داخلی
الف) اختلال در سلولهای مویی گوش داخلی
سلولهای مویی در حلزون گوش وظیفه تبدیل ارتعاشات صوتی به سیگنالهای الکتریکی رو بر عهده دارند.
آسیب به این سلولها ممکن هست باعث ارسال سیگنالهای نادرست به مغز بشه و منجر به وزوز گوش بشه.
اختلال در سلولهای مویی گوش داخلی: یکی از آسیبهای گوش داخلی
سلولهای مویی گوش داخلی که در ساختار حلزون گوش (Cochlea) قرار دارند، نقش خیلی مهمی در فرآیند شنوایی ایفا میکنند. این سلولها ارتعاشات صوتی رو به سیگنالهای الکتریکی تبدیل کرده و آنها رو از طریق عصب شنوایی به مغز ارسال میکنند. اختلال یا آسیب به این سلولها میتونه باعث کاهش شنوایی و ایجاد علائمی همانند وزوز گوش (Tinnitus) بشه.
1. نقش سلولهای مویی گوش داخلی در شنوایی
سلولهای مویی خارجی:
این سلولها ارتعاشات صوتی رو تقویت کرده و حساسیت شنوایی رو افزایش میدهند.
سلولهای مویی داخلی:
این سلولها ارتعاشات مکانیکی تقویتشده رو به سیگنالهای الکتریکی تبدیل میکنند که به مغز منتقل میشه.
اختلال در عملکرد هر یک از این سلولها میتونه فرآیند شنوایی رو مختل کنه.
2. علل اختلال در سلولهای مویی گوش داخلی
الف) قرار گرفتن در معرض صدای بلند
مواجهه طولانیمدت با صداهای بلند همانند موسیقی، نویز صنعتی، یا انفجار میتونه باعث آسیب به سلولهای مویی بشه.
صداهای شدید ممکن هست باعث پارگی یا تخریب این سلولها بشوند.
ب) پیرگوشی (Presbycusis)
با افزایش سن، سلولهای مویی گوش داخلی بهتدریج تحلیل میروند و کارایی خودشو نو از دست میدهند.
این وضعیت یکی از دلایل شایع کاهش شنوایی در سالمندان هست.
ج) مصرف داروهای اتوتوکسیک
داروهای خاصی همانند:
آنتیبیوتیکها (همانند جنتامایسین).
داروهای شیمیدرمانی (همانند سیسپلاتین).
داروهای ضدالتهاب غیر استروئیدی (NSAIDs) میتونه به سلولهای مویی گوش داخلی آسیب برسونند.
د) عفونتها
عفونتهایی مثل مننژیت یا التهابهای ویروسی ممکن هست به سلولهای مویی گوش داخلی آسیب بزنند.
ه) بیماریهای سیستمیک
بیماریهایی همانند دیابت یا فشار خون بالا میتونند بر جریان خون گوش داخلی تأثیر گذاشته و باعث آسیب به سلولهای مویی شوند.
و) ژنتیک
بعضی اختلالات ژنتیکی ممکن هست باعث ضعف یا نقص عملکرد سلولهای مویی گوش داخلی شوند.
3. علائم اختلال در سلولهای مویی گوش داخلی
کاهش شنوایی:
معمولاً در فرکانسهای بالا آغاز میشه.
وزوز گوش:
شنیدن صداهای زنگ، سوت یا هیس که منشأ خارجی ندارند.
حساسیت به صداهای بلند:
صداهای معمول ممکن هست برای بیمار خیلی بلند و ناخوشایند به نظر برسند.
مشکلات در درک گفتار:
حتی در محیطهای آرام، بیمار ممکن هست دشواری در فهم گفتار داشته باشه.

4. تشخیص اختلال در سلولهای مویی گوش داخلی
الف) آزمایش شنوایی (Audiometry)
ارزیابی حساسیت شنوایی در فرکانسهای مختلف.
شناسایی کاهش شنوایی مرتبط با آسیب سلولهای مویی.
ب) آزمونهای الکتروفیزیولوژیک
OAE (Otoacoustic Emissions):
بررسی عملکرد سلولهای مویی خارجی.
ABR (Auditory Brainstem Response):
ارزیابی پاسخ عصبی در مسیر شنوایی.
ج) تصویربرداری
MRI یا سیتیاسکن برای بررسی ساختار گوش داخلی در صورت نیاز.
5. عوارض اختلال در سلولهای مویی گوش داخلی
الف: کاهش کیفیت زندگی:
کاهش شنوایی و وزوز گوش میتونند بر ارتباطات اجتماعی و حرفهای فرد تأثیر منفی بذارند.
افزایش خطر مشکلات روانی:
وزوز گوش ناشی از اختلال در سلولهای مویی میتونه اضطراب، افسردگی و استرس ایجاد کنه.
بدتر شدن شنوایی با گذر زمان:
اگه آسیب پیشرفت کنه، ممکن هست شنوایی بهطور کامل مختل بشه.
اختلال در سلولهای مویی گوش داخلی یکی از دلایل اصلی کاهش شنوایی و وزوز گوش هست. این آسیبها میتونند ناشی از صداهای بلند، داروهای خاص، عفونتها یا بیماریهای سیستمیک باشند. تشخیص دقیق و درمان مناسب میتونه به کاهش علائم، حفظ شنوایی و بهبود کیفیت زندگی بیمار کمک کنه. تحقیقات نوین در زمینه سلولدرمانی و ژندرمانی امیدهایی برای ترمیم این آسیبها در آینده ارائه میده.

قرارگیری در معرض صدای بلند
قرارگیری در معرض صدای بلند: یکی از آسیبهای گوش
قرارگیری مکرر یا طولانیمدت در معرض صداهای بلند میتونه به ساختارهای حساس گوش آسیب برسونه و منجر به مشکلات شنوایی بشه. این آسیب معمولاً ناشی از صداهاییست که شدت آنها از 85 دسیبل فراتر میره و میتونه بر سلولهای مویی گوش داخلی، عصب شنوایی، و بقیه ساختارهای مرتبط تأثیر بذاره.
1. تأثیر صدای بلند بر گوش
الف) آسیب به سلولهای مویی گوش داخلی
سلولهای مویی در حلزون گوش ارتعاشات صوتی رو به سیگنالهای الکتریکی تبدیل میکنند.
صداهای بلند باعث خمیدگی یا پارگی این سلولها میشوند که میتونه به آسیب دائمی منجر بشه زیرا سلولهای مویی قابلیت بازسازی ندارند.
ب) افزایش فشار مکانیکی
صدای بلند میتونه فشار بیشازحدی روی ساختارهای گوش داخلی، بهویژه پرده صماخ و استخوانچهها، وارد کنه.
این فشار مکانیکی ممکن هست باعث کاهش حساسیت شنوایی یا حتی پارگی پرده گوش بشه.
ج) اختلال در عملکرد عصب شنوایی
صدای بلند ممکن هست باعث ایجاد آسیب موقتی یا دائمی در عصب شنوایی بشه، که وظیفه انتقال سیگنالها از گوش داخلی به مغز رو داره.
2. منابع صدای بلند
الف) صداهای محیطی
موسیقی بلند در کنسرتها، باشگاهها، یا استفاده از هدفون با صداهای زیاد.
نویز صنعتی در محیطهای کاری همانند کارخانهها، ساختوساز، یا ماشینآلات سنگین.
صداهای بلند ناشی از ترافیک یا هواپیما.
ب) صدای ناگهانی
انفجارها، شلیک گلوله، یا ترقه.
صداهای ناگهانی با شدت خیلی بالا میتونند باعث آسیب فوری به گوش شوند.
3. انواع آسیبهای ناشی از صدای بلند
الف) کاهش شنوایی موقت (Temporary Threshold Shift - TTS)
پس از قرارگیری کوتاهمدت در معرض صدای بلند، شنوایی ممکن هست برای مدتی کاهش داشته باشه.
این حالت معمولاً با احساس وزوز گوش همراه هست و در عرض چند ساعت تا چند روز بهبود مییابه.
ب) کاهش شنوایی دائمی (Permanent Threshold Shift - PTS)
مواجهه مکرر یا طولانیمدت با صداهای بلند میتونه به کاهش شنوایی دائمی منجر بشه.
این نوع آسیب معمولاً برگشتناپذیر هست و ناشی از تخریب سلولهای مویی گوش داخلیست.
ج) وزوز گوش (Tinnitus)
شنیدن صدای زنگ، سوت، یا هیس در گوش که منشأ خارجی نداره.
وزوز گوش میتونه موقتی یا دائمی باشه و اغلب پس از قرارگیری در معرض صدای بلند رخ میده.
د) پارگی پرده گوش
صدای خیلی بلند یا انفجاری ممکن هست باعث پارگی پرده صماخ بشه که میتونه با درد، کاهش شنوایی، و عفونت همراه باشه.
4. علائم آسیب ناشی از صدای بلند
کاهش شنوایی:
بهخصوص برای صداهای فرکانس بالاتر.
وزوز گوش:
احساس صدای زنگ یا هیس مداوم در گوش.
حساسیت به صدا:
صداهای معمول ممکن هست خیلی بلند یا ناخوشایند به نظر برسند.
درد یا ناراحتی در گوش:
بهویژه پس از مواجهه با صداهای خیلی بلند.
5. تشخیص آسیب ناشی از صدای بلند
الف) آزمایش شنوایی (Audiometry)
اندازهگیری حساسیت شنوایی در فرکانسها و شدتهای گوناگون.
شناسایی کاهش شنوایی در نتیجه مواجهه با صدای بلند.
ب) تست Otoacoustic Emissions (OAE)
ارزیابی عملکرد سلولهای مویی خارجی گوش داخلی.
ج) معاینه گوش
بررسی کامل سلامت پرده گوش و ساختارهای گوش میانی.
6. پیشگیری از آسیب ناشی از صدای بلند
الف) استفاده از محافظ گوش
استفاده کردن از گوشگیرها یا هدفونهای محافظ در محیطهای پرسر و صدا مانند کارخانهها، کنسرتها، یا در حین کار با ماشینآلات سنگین.
ب) کاهش صدای هدفون
تنظیم صدای هدفون در سطحی که بتونید صدای محیط رو بشنوید (کمتر از 60٪ حداکثر ولوم).
ج) محدود کردن مدت مواجهه با صدای بلند
پرهیز از قرار گرفتن طولانیمدت در محیطهای پر سروصدا.
استراحت دادن به گوشها پس از مواجهه با صداهای بلند.
د) رعاردهای ایمنی شغلیایت استاندارد
استفاده کردن از تجهیزات ایمنی در محیطهای کاری پر سروصدا.بررسی و پایش سطح نویز محیط کار برای اطمینان از رعایت استانداردها.
7. درمان آسیب ناشی از صدای بلند
الف) درمان موقت
در موارد کاهش شنوایی موقت، استراحت گوشها و دوری از صدای بلند میتونه باعث بازگشت شنوایی بشه.
ب) استفاده از سمعک
برای بیمارانی که کاهش شنوایی دائمی دارند، سمعک میتونه به بهبود شنوایی کمک کنه.
ج) مدیریت وزوز گوش
استفاده از دستگاههای ماسکر یا درمانهای صوتی برای کاهش آگاهی از وزوز گوش.
درمانهای روانشناختی همانند CBT برای مدیریت اثرات روانی وزوز گوش.
د) جراحی
در موارد پارگی پرده گوش یا آسیبهای ساختاری، ممکن هست نیاز به جراحی ترمیمی باشه.

8. تحقیقات و درمانهای نوین
الف) ژندرمانی
پژوهشهای جدید در حال بررسی امکان بازسازی سلولهای مویی گوش داخلی با استفاده از ژندرمانی هستند.
ب) داروهای محافظ گوش
توسعه داروهایی که از سلولهای مویی در برابر آسیب ناشی از صداهای بلند محافظت میکنند.
ج) استفاده از فناوریهای هوشمند
اپلیکیشنها و دستگاههایی که به کاربر هشدار میدهند در صورت قرار گرفتن در معرض صدای بلند.
قرارگیری در معرض صدای بلند میتونه به آسیبهای موقتی یا دائمی در سیستم شنوایی منجر بشه و مشکلاتی همانند کاهش شنوایی، وزوز گوش، و پارگی پرده گوش ایجاد کنه. پیشگیری از این آسیبها از طریق استفاده از محافظ گوش، کاهش مدت مواجهه با صداهای بلند، و رعایت عادات صحیح شنیداری اهمیت خیلی زیادتری داره. در صورت بروز علائم، مراجعه به متخصص گوش و شنوایی برای ارزیابی و درمان ضروریست.
ج) پیرگوشی (Presbycusis)
پیرگوشی (Presbycusis): یکی از آسیبهای گوش
پیرگوشی (Presbycusis) به کاهش شنوایی مرتبط با افزایش سن گفته میشه که معمولاً بهصورت تدریجی و دوطرفه رخ میده. این اختلال یکی از شایعترین انواع کاهش شنوایی در بین افراد مسن هست و به علت تغییرات فیزیولوژیک در سیستم شنوایی، بهویژه گوش داخلی، رخ میده. پیرگوشی میتونه تأثیرات منفی بر کیفیت زندگی افراد، از جمله کاهش توانایی برقراری ارتباط و افزایش حس انزوا، داشته باشه.
1. دلایل و عوامل ایجاد پیرگوشی
الف) تغییرات در گوش داخلی
آسیب به سلولهای مویی گوش داخلی:
سلولهای مویی در حلزون گوش وظیفه تبدیل ارتعاشات صوتی به سیگنالهای الکتریکی رو دارند.
با افزایش سن، این سلولها تحلیل رفته و کارایی خود رو از دست میدهند.
کاهش انعطافپذیری غشای پایه:
غشای پایه در گوش داخلی با افزایش سن سختتر میشه، که میتونه در تشخیص فرکانسهای بالا اختلال ایجاد کنه.
ب) تغییرات در عصب شنوایی
کاهش تعداد فیبرهای عصبی که سیگنالهای صوتی رو از گوش داخلی به مغز منتقل میکنند.
این تغییرات میتونند باعث کاهش وضوح صدا و دشواری در درک گفتار شوند.
ج) تغییرات در گوش میانی
کاهش عملکرد استخوانچههای گوش میانی که در انتقال ارتعاشات صوتی نقش دارند.
افزایش خشکی و سفتی در ساختارهای گوش میانی.
د) عوامل ژنتیکی
بعضی از افراد به علت عوامل ژنتیکی مستعد ابتلا به پیرگوشی هستند.
ه) عوامل محیطی و سبک زندگی
قرارگرفتن طولانیمدت در معرض صدای بلند:
میتونه باعث تسریع کاهش شنوایی مرتبط با سن بشه.
مصرف سیگار و الکل:
این عوامل میتونند گردش خون در گوش داخلی رو کاهش بدهند و آسیب بیشتری به سلولهای شنوایی وارد کنند.
بیماریهای همراه:
شرایطی مثل دیابت، فشار خون بالا، و بیماریهای قلبی-عروقی میتونند باعث کاهش خونرسانی به گوش داخلی شوند.
2. علائم پیرگوشی
الف) کاهش شنوایی تدریجی
کاهش حساسیت به صداهای فرکانس بالا (همانند صدای زنان و کودکان).
نیاز به افزایش صدای تلویزیون یا تلفن.
ب) دشواری در درک گفتار
مخصوصاً در محیطهای پر سروصدا.
گفتار ممکن هست مبهم یا همانند زمزمه به نظر برسه.
ج) وزوز گوش (Tinnitus)
تجربه صداهای زنگ، سوت، یا هیس در گوشها.
د) حساسیت به صداهای بلند
صداهای معمولی ممکن هست خیلی بلند یا ناخوشایند به نظر برسند.
3. تشخیص پیرگوشی
الف) معاینه بالینی
ارزیابی گوش برای شناسایی بقیه مشکلات ممکن همانند عفونت یا انسداد جرم گوش.
ب) آزمایش شنوایی (Audiometry)
اندازهگیری حساسیت شنوایی در فرکانسهای مختلف برای تعیین نوع و شدت کاهش شنوایی.
ج) تست Otoacoustic Emissions (OAE)
ارزیابی عملکرد سلولهای مویی گوش داخلی.
د) ارزیابی گفتار
بررسی توانایی بیمار در درک گفتار در شرایط های مختلف.
4. عوارض پیرگوشی
الف) مشکلات ارتباطی
کاهش توانایی در شنیدن و درک گفتار میتونه بر ارتباطات اجتماعی و خانوادگی فرد تأثیر بذاره.
ب) افزایش خطر انزوا
افراد مبتلا به پیرگوشی ممکن هست از موقعیتهای اجتماعی اجتناب کنند و دچار انزوا شوند.
ج) اثرات روانی
پیرگوشی میتونه به اضطراب، افسردگی، و کاهش اعتمادبهنفس منجر بشه.
د) خطر بالای مشکلات شناختی
تحقیقات نشون داده که پیرگوشی ممکن هست با کاهش عملکرد شناختی و زوال عقل مرتبط باشه.
5. درمان و مدیریت پیرگوشی
الف) توانبخشی شنوایی
استفاده کردن از سمعک:
تقویت صداهای محیطی و بهبود توانایی درک گفتار.
سمعکهای مدرن دارای تنظیمات پیشرفته و کاهش نویز هستند.
کاشت حلزون شنوایی:
در مواردی که سمعک مؤثر نیست، این روش میتونه برای بازیابی شنوایی مفید باشه.
ب) مدیریت وزوز گوش
استفاده از دستگاههای ماسکر وزوز گوش یا درمان صوتی.
درمانهای روانشناختی همانند CBT برای مدیریت اثرات روانی وزوز گوش.
ج) مشاوره و آموزشآموزش به بیمار و خانواده برای درک بهتر مشکل و ایجاد ارتباط مؤثر.
یادگیری تکنیکهای لبخوانی و استفاده از نشانههای بصری.
د) تغییرات سبک زندگی
پیشگیری از آسیبهای بیشتر:
اجتناب از صدای بلند و استفاده از محافظ گوش.
تغذیه سالم:
مصرف مواد مغذی همانند روی، منیزیم، و ویتامینهای گروه B.
فعالیت بدنی:
ورزش کردن منظم برای بهبود گردش خون و سلامت عمومی.
6. پیشگیری از پیرگوشی
الف) محافظت از گوشها
استفاده از محافظ گوش در محیطهای پر سروصدا.
محدود کردن استفاده از هدفون و کاهش شدت صدا.
ب) مراقبتهای پزشکی منظم
کنترل بیماریهایی همانند دیابت و فشار خون بالا که میتونند به گوش داخلی آسیب برسونند.
ج) ترک سیگار و الکل
این عادات میتونند خطر کاهش شنوایی رو افزایش بدهند.
د) مصرف مواد مغذی
مصرف غذاهای غنی از آنتیاکسیدانها و مواد معدنی برای تقویت سلامت شنوایی.
7. تحقیقات نوین در درمان پیرگوشی
الف) سلولدرمانی
استفاده کردن از سلولهای بنیادی برای بازسازی سلولهای مویی گوش داخلی.
ب) ژندرمانی
تحقیقاتی در مورد استفاده از ژندرمانی برای اصلاح نقصهای ژنتیکی مرتبط با پیرگوشی.
ج) داروهای نوین
توسعه داروهایی برای محافظت از گوش داخلی در مقابل آسیبهای مرتبط با افزایش سن.
پیرگوشی یکی از شایعترین دلایل کاهش شنوایی در سالمندان هست که عمدتاً به علت تغییرات طبیعی در سیستم شنوایی رخ میده. این وضعیت میتونه تأثیرات قابلتوجهی بر کیفیت زندگی فرد داشته باشه، اما با استفاده از روشهایی همانند سمعک، مشاوره، و تغییرات سبک زندگی میشه آن رو مدیریت کرد. پیشگیری از آسیبهای شنوایی و پیگیری درمانهای جدید در این زمینه، امیدهای تازهای برای بهبود شنوایی و کیفیت زندگی افراد مسن فراهم میکنه.
2. بیماریهای گوش
الف) بیماری منییر (Ménière’s Disease)
بیماری منییر (Ménière's Disease): یکی از بیماریهای گوش
بیماری منییر یک اختلال مزمن و نادر در گوش داخلیست که معمولاً با علائمی مثل سرگیجه شدید (Vertigo)، کاهش شنوایی، وزوز گوش (Tinnitus)، و احساس پری یا فشار در گوش همراه هست. این بیماری میتونه زندگی روزمره بیمار رو بهطور جدی مختل کنه و معمولاً یک یا هر دو گوش رو درگیر میکنه.
1. گوش داخلی و نقش آن در بیماری منییر
گوش داخلی حاوی مایعی به نام آندولنف (Endolymph) هست که نقش مهمی در حفظ تعادل و شنوایی داره.
بیماری منییر زمانی رخ میده که مقدار یا فشار این مایع افزایش یابه، که میتونه به اختلال در عملکرد گوش داخلی منجر بشه.
2. علائم بیماری منییر
الف) سرگیجه (Vertigo)
احساس چرخش شدید که ممکن هست چند دقیقه تا چند ساعت طول بکشه.
سرگیجه معمولاً با تهوع، استفراغ، و عدم تعادل همراه هست.
ب) کاهش شنوایی
کاهش شنوایی موقت یا دائمی، که در مراحل اولیه بیماری بیشتر در فرکانسهای پایین دیده میشه.
شنوایی ممکن هست پس از حملات سرگیجه بازگرده، اما با پیشرفت بیماری، کاهش شنوایی دائمیتر میشه.
ج) وزوز گوش (Tinnitus)
احساس صدای زنگ، سوت، یا هیس در گوش درگیر.
وزوز گوش ممکن هست در شدت و فرکانس متغیر باشه.
د) احساس پری یا فشار در گوش
بیمار ممکن هست احساس کنه که گوش درگیر «پر» یا تحت فشار هست.
این علامت معمولاً پیش از حملات سرگیجه بیشتر دیده میشه.
3. مراحل بیماری منییر
الف) مرحله اولیه
حملات سرگیجه به همراه با کاهش شنوایی موقت.
وزوز گوش و احساس پری در گوش معمولاً متناوب هست.
ب) مرحله میانی
کاهش شنوایی شروع به دائمی شدن میکنه.
حملات سرگیجه ممکن هست کمتر شوند، اما وزوز گوش و احساس پری همچنان ادامه دارند.
ج) مرحله پیشرفته
سرگیجه کاهش مییابه، اما شنوایی بهطور دائم کاهش مییابه یا از بین میره.
وزوز گوش ممکن هست دائمی بشه.
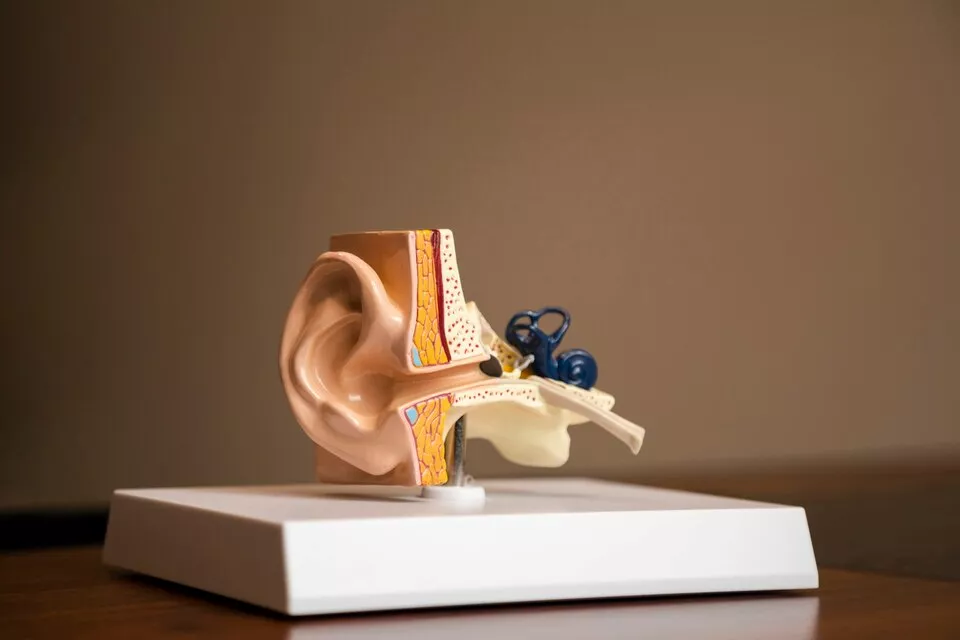
4. علل و عوامل خطر بیماری منییر
الف) علل احتمالی
علت دقیق بیماری منییر ناشناخته هست، اما عواملی که ممکن هست نقش داشته باشند عبارتند از:
وجود اختلال در جذب یا تخلیه مایع آندولنف.
التهاب یا عفونت ویروسی گوش داخلی.
اختلالاتی خودایمنی.
مشکلاتی عروقی یا گردش خون.
ژنتیک:
سابقه خانوادگی ممکن هست خطر رو افزایش بده.
ب) عوامل خطر
استرس یا اضطراب شدید.
عفونتهای تنفسی یا ویروسی.
مصرف بیش از حد نمک، کافئین، یا الکل.
کمبود خواب یا خستگی مزمن.
5. تشخیص بیماری منییر
الف) معاینه بالینی
متخصص گوش، حلق و بینی (ENT) علائم بیمار رو بررسی کرده و سابقه پزشکی وی رو ارزیابی میکنه.
ب) آزمایشهای شنوایی (Audiometry)
اندازهگیری حساسیت شنوایی برای شناسایی کاهش شنوایی در فرکانسهایی پایین.
ج) تست تعادل (Videonystagmography - VNG)
ارزیابی عملکرد تعادلی گوش داخلی با بررسی کردن حرکات چشم.
د) تصویربرداری
MRI یا CT Scan برای رد علل دیگر سرگیجه همانند نوروم آکوستیک یا تومورهای گوش داخلی.
6. درمان بیماری منییر
الف) درمان دارویی
داروهای ضد سرگیجه:
همانند مکلیزین یا دیمنهیدرینات برای کاهش سرگیجه.
داروهای ضدحالت تهوع:
همانند متوکلوپرامید یا اندانسترون برای مدیریت تهوع.
دیورتیکها (مدرها):
مثل هیدروکلروتیازید برای کاهش تجمع مایع در گوش داخلی.
داروهای ضداضطراب یا آرامبخش:
برای کاهش اثرات استرسی.

ب) تغییرات سبک زندگی
رژیم غذایی کمنمک:
کاهش مصرف نمک برای کاهش تجمع مایع در گوش داخلی.
اجتناب از محرکها:
کاهش مصرف کافئین، الکل و نیکوتین.
مدیریت استرس:
استفاده از تکنیکهای آرامسازی مثل یوگا یا مدیتیشن.
ج) درمانهای توانبخشی
توانبخشی تعادلی (Vestibular Rehabilitation):
تمرینات فیزیکی برای بهبود عملکرد تعادلی.
سمعک:
برای بیماران با کاهش شنوایی دائمی.
د) درمانهای تهاجمی
تزریق دارو به گوش میانی:
تزریق جنتامایسین برای کاهش عملکرد تعادلی گوش درگیر.
جراحی:
کاهش فشار آندولنف:
برای بهبود جریان مایع در گوش داخلی.
لابیرینتکتومی:
حذف ساختارهای گوش داخلی در موارد شدید.
7. مدیریت بلندمدت بیماری منییر
الف) مشاوره روانشناختی
کمک کردن به بیمار برای مقابله با استرس و تأثیرات روانی بیماری.
ب) پیگیری منظم
ارزیابی مداوم شنوایی و تعادل برای نظارت بر پیشرفت بیماری.
ج) استفاده از دستگاههای کمکشنوایی
سمعکهای پیشرفته یا دستگاههای کاهش برای وزوز گوش.
8. پیشگیری از حملات بیماری منییر
رعایت رژیم های غذایی کمنمک.
مدیریت استرس با استفاده از تکنیکهای عالی برای آرامسازی.
اجتناب کردن از خستگی مفرط و تنظیم الگوی خواب.
پیگیری منظم با پزشک برای کنترل علائم ها.
بیماری منییر یک اختلال گوش داخلیست که میتونه با علائمی مثل سرگیجه، کاهش شنوایی، وزوز گوش و احساس پری در گوش همراه باشه. اگرچه علت دقیق آن ناشناخته هست، روشهای متعددی برای مدیریت و کاهش علائم آن وجود داره. تشخیص زودهنگام و درمان مناسب میتونه برای بهبود کیفیت زندگی بیماران کمک کنه و از پیشرفت علائم جلوگیری کنه.

ب) عفونتهای گوش میانی
عفونتهای گوش میانی: یکی از بیماریهای شایع گوش
عفونت گوش میانی یا اوتیت میانی (Otitis Media)، یکی از مشکلات شایع گوش هست که اغلب در کودکان رخ میده، اما ممکن هست بزرگسالان رو هم درگیر کنه. این عفونت زمانی رخ میده که باکتریها یا ویروسها وارد فضای گوش میانی شوند و باعث التهاب و تجمع مایع شوند. اگه این عفونت بهموقع درمان نشه، میتونه به کاهش شنوایی یا عوارض جدیتر منجر بشه.
1. گوش میانی چیست و چه نقشی داره؟
گوش میانی قسمتی از گوش هست که بین پرده صماخ و گوش داخلی قرار داره. این قسمت شامل سه استخوانچه کوچک (چکشی، سندانی و رکابی) هست که ارتعاشات صوتی رو از پرده گوش به گوش داخلی منتقل میکنند. عملکرد مناسب گوش میانی برای شنوایی طبیعی ضروریست.
2. انواع عفونت گوش میانی
الف) اوتیت میانی حاد (Acute Otitis Media - AOM)
ویژگیها:
عفونت ناگهانی با علائمی همانند درد گوش، تب، و کاهش شنوایی موقت.
علت:
معمولاً به دنبال عفونت تنفسی فوقانی (مثل سرماخوردگی) رخ میده.
ب) اوتیت میانی مزمن (Chronic Otitis Media - COM)
ویژگیها:
عفونت مداوم یا عودکننده که ممکن هست با خروج مایع از گوش (ترشحات چرکی) همراه باشه.
علت:
درمان های ناقص یا عفونتهای مکرر.
ج) اوتیت میانی با افیوژن (Otitis Media with Effusion - OME)
ویژگیها:
تجمع شدن مایع در گوش میانی بدون علائم عفونت فعال.
علت:
انسداد شیپور استاش یا باقیماندن مایع پس از عفونت حاد.
3. علل عفونت گوش میانی
الف) عفونتهای تنفسی فوقانی
ویروسها یا باکتریهایی که از گلو یا بینی به گوش میانی منتقل میشوند.
ب) عملکرد نامناسب شیپور استاش
شیپور استاش لولهایست که گوش میانی رو به گلو متصل میکنه. انسداد یا اختلال در عملکردش میتونه منجر به تجمع مایع و ایجاد عفونت بشه.
ج) عوامل محیطی و سبک زندگی
قرار گرفتن در معرض دود سیگار.
استفاده از بطری در حالت خوابیده در نوزادان.
د) نقص سیستم ایمنی
افرادی با سیستم ایمنی ضعیف بیشتر در معرض عفونت گوش میانی هستند.
4. علائم عفونت گوش میانی
الف) در کودکان
درد گوش (کودکان ممکن هست گوش خود رو بکشند).
تب.
گریه غیرعادی یا تحریکپذیری.
کاهش اشتها.
خروج مایع یا چرک از گوش (در صورت پارگی پرده گوش).
اختلال در خواب.
ب) در بزرگسالان
درد یا فشار در گوش.
کاهش شنوایی.
احساس پری یا گرفتگی گوش.
خروج مایع از گوش (در موارد شدید).
5. تشخیص عفونت گوش میانی
الف) معاینه بالینی
پزشک با استفاده از اتوسکوپ، داخل گوش رو بررسی میکنه.
علائمی همانند التهاب یا مایع در پشت پرده گوش مشخص میشه.
ب) آزمایش شنوایی
برای ارزیابی تأثیر عفونت بر شنوایی.
ج) تیمپانومتری
بررسی حرکت پرده گوش و فشار گوش میانی.
6. عوارض عفونت گوش میانی
الف) پارگی پرده گوش
تجمع بیشازحد مایع یا چرک ممکن هست باعث پارگی پرده گوش بشه.
ب) کاهش شنوایی
عفونتهای مکرر یا درماننشده میتونند باعث کاهش شنوایی دائمی شوند.
ج) گسترش عفونت
عفونت ممکن هست به بقیه قسمتهای گوش (همانند گوش داخلی) یا حتی به مغز گسترش یابه و منجر به مننژیت یا آبسه بشه.
د) کلستئاتوم
تشکیل توده غیرطبیعی در گوش میانی که میتونه به استخوانچهها و بقیه ساختارها آسیب برسونه.
7. درمان عفونت گوش میانی
الف) درمان دارویی
آنتیبیوتیکها:
در موارد عفونت های باکتریایی (همانند آموکسیسیلین).
داروهای مسکن و تببر:
همانند ایبوپروفن یا استامینوفن برای کاهش درد و تب.
آنتیهیستامینها یا ضداحتقانها:
در صورت وجود علائم آلرژی یا احتقان.
ب) تخلیه مایع
در مواردی که مایع تجمعیافته باعث ناراحتی یا کاهش شنوایی میشه:
میرنگوتومی:
به وجود آمدن یک سوراخ کوچک در پرده گوش برای تخلیه مایع.
لولههای تهویه گوش:
برای جلوگیری از تجمع مکرر مایع.
ج) جراحی
در موارد شدید یا مزمن:
ترمیم کردن پرده گوش (تیمپانوپلاستی).
جراحی کلستئاتوم.
8. پیشگیری از عفونت گوش میانی
الف) تقویت سیستم ایمنی
رعایت کزدن منظم رژیم غذایی سالم و مصرف ویتامینها.
واکسیناسیون (همانند واکسن آنفلوانزا و پنوموکوک).
ب) مراقبت از شیپور استاش
اجتناب کردن از دود سیگار.
درمان بهموقع عفونتهای تنفسی فوقانی.
ج) تغذیه مناسب در نوزادان
تغذیه با شیر مادر (به علت تقویت ایمنی طبیعی).
اجتناب از استفاده از بطری در حالت خوابیده.
9. مدیریت عفونت در منزل
الف) کمپرس گرم
استفاده کردن از کمپرس گرم روی گوش برای کاهش درد.
ب) استراحت و مصرف مایعات
کمک به بدن برای مقابله با عفونت ها.
ج) اجتناب از واردکردن اجسام به گوش
جلوگیری از تشدید عفونت یا آسیب به پرده گوش.
عفونت گوش میانی یک بیماری شایع اما قابل درمان هست که در صورت تشخیص و مدیریت بهموقع، بهندرت باعث عوارض جدی میشه. رعایت نکات پیشگیری، درمان زودهنگام عفونتهای تنفسی و توجه به علائم، کلید جلوگیری از عوارض این بیماریست. در صورت بروز علائمی همانند درد شدید گوش، تب، یا کاهش شنوایی، مراجعه به پزشک ضروریست.
ج) جرم گوش
جرم گوش (Earwax Impaction): یکی از مشکلات گوش
جرم گوش یا واکس گوش (Cerumen) مادهای طبیعیست که توسط غدد موجود در کانال گوش خارجی تولید میشه. وظیفه جرم گوش محافظت از گوش در برابر گردوغبار، آلودگی، و عفونت هست. اگرچه جرم گوش بهطور طبیعی به بیرون حرکت کرده و دفع میشه، تجمع بیش از حد آن یا انسداد کانال گوش میتونه مشکلاتی ایجاد کنه و نیاز به مداخله پزشکی داشته باشه.
1. نقش و اهمیت جرم گوش
الف) حفاظت از گوش
جرم گوش با خاصیت ضدعفونیکننده خود از رشد باکتریها و قارچها در گوش جلوگیری میکنه.
این ماده از ورود گردوغبار، آلودگی و حشرات به داخل گوش محافظت میکنه.
ب) مرطوب نگهداشتن کانال گوش
جرم گوش از خشکی و تحریک کانال گوش جلوگیری میکنه.
ج) تمیز کردن گوش
بهطور طبیعی به حرکت ذرات و سلولهای مرده پوست به خارج از گوش کمک میکنه.
2. دلایل تجمع بیش از حد جرم گوش
الف) تولید بیش از حد جرم گوش
بعضی افراد به دلایل ژنتیکی یا محیطی جرم گوش بیشتری تولید میکنند.
ب) استفاده نادرست از گوشپاککن
وارد کردن گوشپاککن یا اجسام دیگه به داخل گوش میتونه جرم گوش رو به عمق بیشتری فشار بده و باعث انسداد بشه.
ج) کانال گوش باریک یا شکل غیرطبیعی
کانال گوش بعضی افراد باریکتر یا پیچیدهتر هست، که ممکن هست مانع دفع طبیعی جرم گوش بشه.
د) استفاده از سمعک یا هدفون
این وسایل میتونند باعث فشرده شدن جرم گوش و جلوگیری از حرکت طبیعی آن شوند.
3. علائم تجمع جرم گوش
کاهش شنوایی:
احساس گرفتگی یا مسدود شدن گوش که میتونه منجر به کاهش موقت شنوایی بشه.
وزوز گوش (Tinnitus):
شنیدن صداهایی مثل زنگ یا سوت در گوش.
درد گوش:
به علت فشار یا التهاب ناشی از جرم گوش.
احساس پری در گوش:
احساسی مشابه انسداد.
خارش یا تحریک کانال گوش.
ترشحات از گوش:
در بعضی موارد، تجمع جرم گوش ممکن هست با ترشح زرد یا قهوهای همراه باشه.
4. عوارض تجمع جرم گوش
الف) عفونت گوش
جرم گوش فشرده میتونه محیط مناسبی برای رشد باکتریها و قارچها فراهم کنه، که ممکن هست منجر به عفونت گوش بشه.
ب) کاهش شنوایی
انسداد کامل کانال گوش ممکن هست باعث کاهش شنوایی موقتی بشه.
ج) آسیب به پرده گوش
تلاش برای تمیز کردن گوش با وسایل غیرمناسب میتونه به پرده گوش آسیب بزنه.
د) سرگیجه یا اختلال در تعادل
تجمع جرم گوش ممکن هست بر عملکرد گوش داخلی تأثیر بذاره و تعادل رو مختل کنه.
5. تشخیص جرم گوش فشرده
الف) معاینه بالینی
پزشک با استفاده از اتوسکوپ (وسیلهای برای دیدن داخل گوش)، وضعیت جرم گوش و کانال گوش رو بررسی میکنه.
ب) تست شنوایی (Audiometry)
در مواردی که کاهش شنوایی گزارش میشه، ممکن هست برای ارزیابی شنوایی انجام بشه.
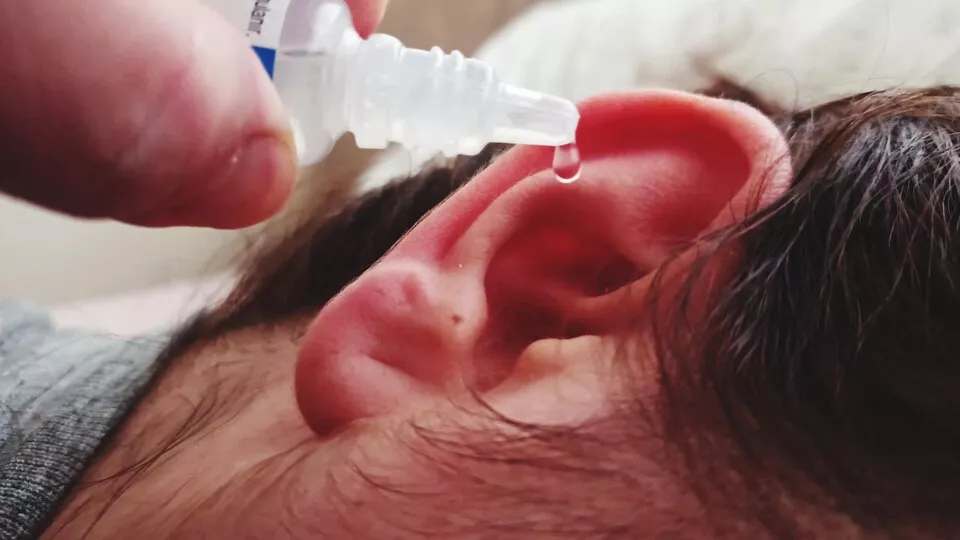
6. درمان تجمع جرم گوش
الف) روشهای خانگی
قطرههای نرمکننده جرم گوش:
استفاده از قطرههای مخصوصی مثل گلیسرین، پراکسید هیدروژن رقیقشده، یا روغن معدنی برای نرم کردن جرم گوش.
شستوشوی گوش:
استفاده از آب گرم یا سرم نمکی برای شستوشوی گوش. این کار باید با احتیاط انجام بشه تا به پرده گوش آسیبی نرسه.
ب) درمان پزشکی
شستوشوی حرفهای گوش:
پزشک ممکن هست از دستگاههای شستوشو برای خارج کردن جرم گوش استفاده کنه.
ابزارهای مکانیکی:
استفاده از ابزارهای خاص برای استخراج جرم گوش در کلینیک.
میکروساکشن:
استفاده از دستگاه مکنده برای حذف جرم گوش بدون آسیب به کانال گوش.
7. پیشگیری از تجمع جرم گوش
الف) اجتناب از استفاده از گوشپاککن
گوشپاککن ممکن هست جرم گوش رو به عمق بیشتری فشار بده و باعث انسداد بشه.
ب) رعایت بهداشت گوش
شستوشوی آرام گوش با آب گرم و بدون وارد کردن وسیلهای به داخلش.
ج) استفاده از قطرههای نرمکننده جرم گوش
برای افرادی که مستعد تجمع جرم گوش هستند.
د) چکاپ منظم گوش
مراجعه به پزشک برای بررسی وضعیت گوش، بهویژه در صورت استفاده از سمعک یا سابقه تجمع جرم گوش.
8. زمان مراجعه به پزشک
درد گوش شدید یا به صورت مداوم.
کاهش شنوایی ناگهانی.
ترشح چرک یا خون از گوش.
عدم موفقیت در حذف جرم گوش با روشهای خانگی.
وجود وزوز گوش یا سرگیجه شدید.
9. تصورات غلط درباره جرم گوش
الف) جرم گوش نشاندهنده کثیفی نیست
جرم گوش بخشی طبیعی از مکانیزم دفاعی گوش هست و وجود آن نشانه عدم رعایت بهداشت نیست.
ب) نیازی به تمیز کردن مداوم گوش نیست
گوش بهطور طبیعی خود رو تمیز میکنه و نیازی به تمیز کردن مداوم با گوشپاککن نیست.
ج) استفاده از اشیاء خارجی برای تمیز کردن گوش خطرناک است
وسایلی همانند گیره مو، خلال دندان یا گوشپاککن میتونند جرم گوش رو به داخل فشار بدهند یا به کانال گوش آسیب برسونند.
جرم گوش یک ماده طبیعی و ضروری برای حفظ سلامت گوش هست، اما تجمع بیشازحد آن میتونه مشکلاتی همانند کاهش شنوایی، درد، و وزوز گوش ایجاد کنه. پیشگیری از انسداد گوش با رعایت بهداشت مناسب، عدم استفاده از گوشپاککن، و مراجعه منظم به پزشک برای بررسی وضعیت گوش، بهترین راه برای جلوگیری از مشکلات ناشی از جرم گوش هست. در صورت بروز علائم شدید یا مداوم، مداخله پزشکی ضروریست.
د) پارگی پرده گوش
پارگی پرده گوش (Tympanic Membrane Perforation): یکی از بیماریهای گوش
پارگی پرده گوش به ایجاد یک شکاف، سوراخ یا آسیب در پرده صماخ (پرده نازک جداکننده گوش میانی از گوش خارجی) گفته میشه. این پرده نقش مهمی در شنوایی و محافظت از گوش میانی در برابر عوامل خارجی داره. پارگی پرده گوش میتونه به دلایل مختلفی از جمله آسیب، عفونت یا فشار ناگهانی رخ بده و اگه بهموقع درمان نشه، ممکن هست باعث کاهش شنوایی یا عوارض جدیتر بشه.
1. نقش پرده گوش در سیستم شنوایی
پرده گوش:
انتقال صدا:
ارتعاشات صوتی رو به استخوانچههای گوش میانی منتقل میکنه.
محافظت:
مانعی برای ورود آلودگی، آب، و باکتریها به گوش میانیست.
2. علت پارگی پرده گوش
الف) عفونت گوش میانی (Otinits Media)
عفونت گوش میانی باعث تجمع مایع و فشار در پشت پرده گوش میشه که میتونه منجر به پارگی آن بشه.
ب) تغییرات فشار (باروترومای گوش)
تغییرات سریع فشار هوا یا آب، همانند:
سفر هوایی.
غواصی.
انفجار.
ج) وارد شدن اجسام خارجی به گوش
استفاده از گوشپاککن یا اشیای نوکتیز برای تمیز کردن گوش ممکن هست باعث سوراخ شدن پرده گوش بشه.
د) ضربه یا آسیب فیزیکی
ضربه مستقیم به گوش یا سر.
صدمات ورزشی.
سقوط یا تصادف.
ه) صداهای بلند و ناگهانی
صداهای انفجاری با شدت بالا میتونند فشار کافی برای پارگی پرده گوش ایجاد کنند.
و) سوختگی یا آسیب حرارتی
سوختگی مستقیم یا قرار گرفتن در معرض گرمای شدید.
3. علائم پارگی پرده گوش
درد شدید گوش:
معمولاً ناگهانی و شدید، اما ممکن هست بهمرور کاهش داشته باشه.
کاهش شنوایی:
شنوایی در گوش آسیبدیده کاهش مییابه.
ترشح از گوش:
ممکن هست مایعات شفاف، چرکی یا خون از گوش خارج بشه.
وزوز گوش (Tinnitus): احساس زنگ یا صدای هیس در گوش.
سرگیجه:
به علت اختلال در سیستم تعادلی گوش داخلی.
4. تشخیص پارگی پرده گوش
الف) معاینه بالینی
پزشک با استفاده از اتوسکوپ پرده گوش رو بررسی میکنه و وجود سوراخ یا پارگی رو تشخیص میده.
ب) تست شنوایی (Audiometry)
برای ارزیابی کاهش شنوایی و تعیین شدت آسیب.
ج) تست تیمپانومتری
بررسی حرکت پرده گوش و فشار در گوش میانی.
د) تصویربرداری
در موارد خاص ممکن هست از سیتیاسکن یا MRI برای بررسی عوارض مرتبط با پارگی استفاده بشه.
5. عوارض پارگی پرده گوش
الف) کاهش شنوایی موقت یا دائمی
شنوایی ممکن هست بهصورت موقت کاهش داشته باشه و در بعضی موارد، آسیب دائمی باشه.
ب) عفونت گوش میانی (اوتیت مدیا)
پارگی پرده گوش راهی برای ورود باکتریها به گوش میانی باز میکنه.
ج) کلستئاتوم
رشد تودههای غیرطبیعی در گوش میانی که میتونه باعث آسیب به ساختارهای گوش بشه.
د) مشکلات تعادلی
در بعضی موارد، آسیب به گوش داخلی ممکن هست باعث سرگیجه یا عدم تعادل بشه.
6. درمان پارگی پرده گوش
الف) درمانهای محافظهکارانه
بهبود طبیعی:
خیلی از موارد پارگی پرده گوش بهطور طبیعی در عرض چند هفته تا چند ماه بهبود مییابه.
بیمار باید از ورود آب یا آلودگی به گوش جلوگیری کنه.
داروها:
آنتیبیوتیکها:
برای پیشگیری یا درمان عفونت.
مسکنها:
همانند ایبوپروفن یا استامینوفن برای کاهش درد استفاده می شه.
ب) مداخلات پزشکی
پچ پرده گوش (Myringoplasty):
پزشک ممکن هست از پچ مخصوصی برای ترمیم پارگی استفاده کنه.
تزریق دارو:
تزریق داروهای خاص به گوش برای تسریع روند بهبودی.
ج) جراحی
در مواردی که پارگی بهطور طبیعی بهبود نیابه:
تیمپانوپلاستی:
جراحی ترمیم پرده گوش با استفاده از بافت های بدن بیمار.
عمل ترمیمی گوش میانی:
در صورت آسیب به استخوانچههای گوش میانی.
7. مراقبتهای خانگی برای پارگی پرده گوش
جلوگیری از ورود آب:
هنگام دوش گرفتن یا شنا کردن، از محافظ گوش یا پنبه آغشته به وازلین استفاده کنید.
عدم استفاده از گوشپاککن:
از تمیز کردن داخل گوش خودداری کنید.
پرهیز از صداهای بلند:
محیطهای پر سروصدا یا صداهای انفجاری می تونه وضعیت رو بدتر کنند.
8. پیشگیری از پارگی پرده گوش
اجتناب از تمیز کردن گوش با اشیای نوکتیز:
بهجای استفاده از گوشپاککن، گوش رو با روشهای ایمن تمیز کنید.
محافظت از گوش در برابر صداهای بلند:
استفاده از گوشگیر در محیطهای پر سر و صدا.
رعایت احتیاط در پرواز یا غواصی:
بلعیدن، جویدن آدامس یا استفاده از روشهای تعدیل فشار برای جلوگیری از باروترومای گوش.
درمان بهموقع عفونتهای گوش:مراجعه به پزشک برای درمان عفونتهای گوش میانی قبل از اینکه فشار مایع باعث پارگی بشه.
9. مدت زمان بهبود پارگی پرده گوش
اکثر موارد پارگی پرده گوش بهصورت طبیعی طی چند هفته تا دو ماه بهبود مییابه.
در موارد شدید یا مزمن، ممکنه نیاز به جراحی ترمیمی باشه.
پارگی پرده گوش یکی از مشکلات شایع گوشه که ممکنه ناشی از عفونت، ضربه، یا فشار ناگهانی باشه . این وضعیت می تونه با علائمی مثل درد، کاهش شنوایی، و ترشح از گوش همراه باشه. تشخیص و درمان زودهنگام، همراه با مراقبتهای مناسب، می تونه.از عوارض جدیتر جلوگیری کنه.در صورت بروز علائم، مراجعه به پزشک متخصص گوش و حلق و بینی ضروریه.
3. مشکلات عصبی و مغزی
مشکلات عصبی و مغزی از بیماریهای گوش
گوش، بهویژه گوش داخلی، ارتباط مستقیمی با سیستم عصبی و مغزی داره. اختلالات در این بخشها می تونند بر عملکرد شنوایی، تعادل، و پردازش اطلاعات صوتی تأثیر بذارند. بعضی از بیماریها و اختلالات عصبی و مغزی میتونند منجر به مشکلات گوش شوند و بر کیفیت زندگی افراد تأثیر بذارند.
1. نوروم آکوستیک (Acoustic Neuroma)
الف) تعریف
تومور خوشخیم عصب شنوایی که از سلولهای شوان منشأ میگیره.
این تومور بهتدریج رشد کرده و بر عصب شنوایی و تعادل فشار وارد میکنه.
ب) علائمکاهش شنوایی یکطرفه.
وزوز گوش.
سرگیجه یا عدم تعادل.
بیحسی یا ضعف در صورت (در مراحل پیشرفته).
ج) درماننظارت (برای تومورهای کوچک).
جراحی یا پرتودرمانی برای تومورهای بزرگتر.
2. مولتیپل اسکلروزیس (Multiple Sclerosis - MS)
الف) تعریف
یک بیماری خودایمنی که به میلین (پوشش محافظ اعصاب) آسیب میرسونه.
این اختلال میتونه بر عصب شنوایی و تعادل تأثیر بذاره.
ب) علائم گوش مرتبط با MSکاهش شنوایی ناگهانی.
وزوز گوش.
سرگیجه یا احساس چرخش.
اختلالات در تعادل.
ج) درمانداروهای کاهشدهنده التهابی همانند کورتیکواستروئیدها.
درمانهای طولانیمدت برای کنترل پیشرفت بیماری.
3. اختلالات عصب شنوایی (Auditory Neuropathy Spectrum Disorder - ANSD)
الف) تعریف
اختلال در انتقال سیگنالهای صوتی از گوش داخلی به مغز به علت آسیب به عصب شنوایی یا سیناپسهای گوش داخلی.
ب) علائمکاهش وضوح صدا.
دشواری در درک گفتار، بهویژه در محیطهای پر سروصدا.
ممکن هست شنوایی طبیعی یا نزدیک به طبیعی باشه اما پردازش صوتی مختل شه.
ج) درمان
سمعک یا کاشت حلزون شنوایی.
توانبخشی شنوایی.
4. میگرن مرتبط با سرگیجه (Vestibular Migraine)
الف) تعریفنوعی میگرن که بر سیستم تعادلی گوش داخلی و مغز تأثیر میذاره.
ب) علائم
سرگیجه شدید یا احساس چرخش.
وزوز گوش.
حساسیت به صدا و نور.
سردرد همراه با حالت تهوع.
ج) درمان
داروهای پیشگیریکننده میگرن.
پرهیز از محرکهای میگرن (مثل استرس، کافئین و غذاهای خاص).

5. مننژیت (Meningitis)
الف) تعریفالتهاب غشاهای محافظ مغز و نخاع (مننژها) که ممکنه بر گوش داخلی تأثیر بذاره.
ب) علائم گوش مرتبط با مننژیت
کاهش شنوایی ناگهانی.
وزوزکردن گوش.
اختلال در تعادل.
ج) درمان
آنتیبیوتیک یا داروهای ضدویروسی.
توانبخشی شنوایی در صورت کاهش شنوایی دائمی.
6. آسیبهای مغزی تروماتیک (Traumatic Brain Injury - TBI)
الف) تعریف
آسیب به مغز به علت ضربه یا تصادف که میتونه به گوش داخلی یا مسیرهای عصبی آسیب برسونه.
ب) علائم گوش مرتبط با TBI
وزوز کردن مداوم گوش.
کاهش شنوایی.
سرگیجه و اختلال در تعادل.
حساسیت بیشازحد به صدا.
ج) درمان
توانبخشی شنوایی و تعادلی.
درمانهای حمایتی برای مدیریت علائم.
7. بیماریهای عروقی مغز
الف) تعریف
مشکلات عروقی مثل سکته مغزی یا انسداد عروق میتونند به عصب شنوایی یا سیستم تعادلی آسیب بزنند.
ب) علائم گوش مرتبطکاهش شنوایی ناگهانی.
وزوز گوش.
سرگیجه یا عدم تعادل.
ج) درمان
مدیریت سکته مغزی با داروهای رقیقکننده خون یا جراحی.
توانبخشی شنوایی.
الف) تعریف
تومورهای مغزی، بهویژه در نواحی نزدیک به ساقه مغز یا عصب شنوایی، ممکن است بر شنوایی و تعادل تأثیر بگذارند.
ب) علائم
کاهش شنوایی یکطرفه.
وزوز گوش.
عدم تعادل.
سرگیجه.
ج) درمان
جراحی یا پرتودرمانی برای برداشتن یا کاهش اندازه تومور.
9. صرع شنوایی (Auditory Epilepsy)
نوعی صرع که با تحریک ناحیه شنوایی مغز همراه هست.
ب) علائم
شنیدن صداهای غیرواقعی.
وزوز گوش.
اختلالات شنوایی موقت.
ج) درمان
داروهای ضدصرع.
مدیریت عوامل محرک.

10. بیماری پارکینسون و گوش
الف) تعریف
بیماری پارکینسون یک اختلال عصبیست که بر سیستم حرکتی و تعادلی تأثیر میذاره.
ب) علائم گوش مرتبط
اختلال در تعادل.
وزوز گوش.
مشکلات شنوایی.
ج) درمان
داروهای کنترل علائم پارکینسون.
توانبخشی تعادلی.
11. وزوز گوش مرکزی (Central Tinnitus)
الف) تعریف
وزوز گوش ناشی از اختلال در مغز، نه گوش داخلی.
ب) علائم
وزوز گوش مداوم بدون علت گوش داخلی.
حساسیت به صداهای محیطی.
ج) درمان
درمان شناختی-رفتاری (CBT).
توانبخشی شنوایی.
12. تشخیص و درمان مشکلات عصبی و مغزی مرتبط با گوش
الف) تشخیص
معاینه گوش و شنوایی:
ارزیابی کامل شنوایی و تعادل.
تصویربرداری:
MRI یا CT برای بررسی ساختار مغز و گوش داخلی.
آزمایشهای عصبی:
بررسی عملکرد عصب شنوایی و مسیرهای عصبی.
ب) درمان
درمان بسته به نوع اختلال و شدت آن متفاوت هست.
استفاده از داروها، جراحی، توانبخشی یا ترکیبی از این روشها.
مشکلات عصبی و مغزی میتونند بهطور مستقیم یا غیرمستقیم بر شنوایی، تعادل و عملکرد گوش تأثیر بذارند. بیماریهایی همانند نوروم آکوستیک، MS، یا سکته مغزی ممکن هست علائمی همانند کاهش شنوایی، وزوز گوش و سرگیجه ایجاد کنند. تشخیص زودهنگام و درمان مناسب، کلید مدیریت این اختلالات و جلوگیری از عوارض جدیتر هست.

4. مشکلات عروقی و گردش خون
مشکلات عروقی و گردش خون: از بیماریهای مرتبط با گوش
مشکلات عروقی و اختلالات گردش خون میتونند بر عملکرد گوش، بهویژه گوش داخلی که به خونرسانی کافی برای شنوایی و تعادل نیاز دارد، تأثیر بذارند. این مشکلات ممکن هست باعث علائمی همانند وزوز گوش، کاهش شنوایی، و سرگیجه شوند. در موارد شدید، این اختلالات میتونند منجر به مشکلات مزمن یا دائمی شنوایی بشوند.
1. گوش داخلی و نقش گردش خون در عملکرد آن
گوش داخلی شامل ساختارهای شنوایی (حلزون گوش) و تعادلی (مجاری نیمدایرهای) هست.
این بخش به تأمین مداوم اکسیژن و مواد مغذی از طریق عروق خونی خیلی ظریف وابسته هست.
کاهش جریان خون یا انسداد عروقی میتونه عملکرد این ساختارها رو مختل کنه.
2. مشکلات عروقی مؤثر بر گوش
الف) وزوز گوش ضربانی (Pulsatile Tinnitus)
تعریف:
شنیدن صدایی ضرباندار که با ریتم نبض همزمان هست.
علل شایع:
افزایش یا کاهش فشار خون.
باریک شدن یا گشاد شدن غیرطبیعی عروق (آترواسکلروز یا آنوریسم).
تومورهای عروقی همانند گلوموس ژوگولار.
جریان خون غیرطبیعی یا توربولانس در عروق نزدیک گوش.
ب) فشار خون بالا یا پایین
فشار خون بالا:
میتونه باعث تغییرات در عروق خونی و افزایش فشار در گوش داخلی بشه.
اغلب با وزوز گوش، احساس فشار در گوش، و گاهی کاهش شنوایی همراه هست.
فشار خون پایین:
کاهش جریان خون به گوش داخلی میتونه منجر به کاهش شنوایی یا سرگیجه بشه.
ج) آترواسکلروز (تصلب شرایین)
تعریف:
تجمع پلاکهای چربی در دیواره عروق خونی که منجر به باریک شدن عروق میشه.
تأثیر بر گوش:
کاهش خونرسانی به حلزون گوش.
وزوز گوش ضربانی به دلیل تغییر در جریان خون.
د) انسداد عروق خونی گوش داخلی
علل:
ممکن هست ناشی از ترومبوز (لخته خون) یا آمبولی (انسداد توسط جسم خارجی) باشه.
علائم:
کاهش شنوایی ناگهانی.
سرگیجه شدید.
وزوز گوش.
ه) میگرن و مشکلات عروقی مرتبط
تعریف:
حملات میگرن میتونند باعث انقباض یا اتساع عروق خونی بشوند.
علائم گوش مرتبط با میگرن:
سرگیجه.
وزوز گوش.
حساسیت به صدا.
و) بیماری منییر (Ménière's Disease)
تعریف:
یکی از اختلالات گوش داخلی که به دلیل اختلال در گردش مایع آندولنف رخ میده.
ارتباط با گردش خون:
کاهش جریان خون در عروق گوش داخلی ممکن است در بروز بیماری نقش داشته باشد.
علائم:
وجود سرگیجه شدید.
کاهش شنوایی.
وزوز کردن گوش.
ز) سکته گوش داخلی
تعریف:
انسداد یا قطع جریان خون در عروق گوش داخلی.
علائم:
کاهش شنوایی ناگهانی.
سرگیجه شدید.
وزوز گوش.
اهمیت:
سکته گوش داخلی یک وضعیت اورژانسیست که نیاز به مداخله فوری داره.
3. علائم شایع مشکلات عروقی گوش
وزوز کردن گوش (بهویژه ضربانی).
کاهش شنوایی ناگهانی و یا تدریجی.
احساس فشار یا پری داشتن در گوش.
سرگیجه داشتن یا عدم تعادل.
سردرد همراه بودن با علائم شنوایی یا تعادلی.

4. تشخیص مشکلات عروقی گوش
الف) معاینه بالینی
پزشک با استفاده از اتوسکوپ و استتوسکوپ جریان خون و وضعیت گوش رو بررسی میکنه.
ب) آزمایشهای شنوایی
ارزیابی حساسیت شنوایی و تأثیرات مشکلات عروقی بر گوش داخلی.
ج) تصویربرداری پزشکی
MRI یا CT Scan:
بررسی کامل ساختار عروق خونی و گوش داخلی.
آنژیوگرافی:
ارزیابی جریان خون در عروق خونی مرتبط با گوش.
د) بررسی وضعیت قلبی-عروقی
اندازهگیری فشار خون و بررسی عروق برای شناسایی مشکلات سیستمیک.
5. درمان مشکلات عروقی گوش
الف) مدیریت دارویی
داروهای کنترل فشار خون:
برای کاهش یا افزایش فشار خون در صورت نیاز.
رقیقکنندههای خون:
برای پیشگیری از تشکیل شدن لخته خون.
داروهای ضدالتهاب:
برای کاهش التهاب در عروق.
داروهای میگرن:
برای کنترل میگرن و علائم مرتبط با آن.
ب) تغییرات سبک زندگی
رژیم های غذایی سالم:
برای کاهش مصرف نمک، چربیهای اشباع و کافئین.
فعالیت بدنی منظم:
بهبود گردش خون و سلامت عروق.
اجتناب از سیگار و الکل:
کاهش خطر آسیب به عروق خونی.
ج) درمانهای تخصصی
آنژیوپلاستی یا استنتگذاری:
برای باز کردن عروق باریکشده.
جراحی:
برای برداشتن تومورهای عروقی یا رفع انسداد عروق.
درمان وزوز گوش:
استفاده کردن از ماسکرها یا دستگاههای تولید صدای سفید.
6. پیشگیری از مشکلات عروقی گوش
کنترل کردن فشار خون با رعایت رژیم غذایی و مصرف داروها.
ورزش داشتن منظم برای بهبود جریان خون.
پیشگیری از استرس که میتونه بر عروق خونی تأثیر بذاره.
اجتناب از مواجهه با صداهای بلند برای کاهش خطر وزوز گوش.
7. عوارض مشکلات عروقی گوش
کاهش شنوایی دائمی.
اختلالاتی مزمن تعادلی.
به وجود آمدن وزوز گوش مداوم.
در موارد شدید، گسترش عفونت یا سکته مغزی.
مشکلات عروقی و گردش خون میتونند به اختلالات جدی گوش همانند کاهش شنوایی، وزوز گوش، و سرگیجه منجر شوند. تشخیص زودهنگام و درمان مناسب این اختلالات از اهمیت بالایی برخوردار هست. مراجعه به پزشک برای بررسی علائم غیرطبیعی گوش و اجرای تغییرات در سبک زندگی میتونه به حفظ سلامت گوش و پیشگیری از عوارض جدی کمک کنه.

5. اختلالات مفصل گیجگاهی-فکی (TMJ)
اختلالات مفصل گیجگاهی-فکی (TMJ Disorders): یکی از مشکلات شایع دهان، فک و گوش
اختلالات مفصل گیجگاهی-فکی یا TMJ Disorders گروهی از مشکلاتی هستند که مفصل گیجگاهی-فکی و عضلات مرتبط با آن رو تحت تأثیر قرار میدهند. مفصل گیجگاهی-فکی در دو طرف صورت قرار داره و نقش مهمی در حرکت فک، صحبت کردن، جویدن و بلعیدن ایفا میکنه. اختلال در عملکرد این مفصل میتونه باعث درد، صداهای غیرطبیعی و مشکلات تعادلی بشه.
1. مفصل گیجگاهی-فکی چیست؟
محل قرارگیری:
مفصل گیجگاهی-فکی بین استخوان گیجگاهی جمجمه و استخوان فک تحتانی (ماندیبل) قرار داره.
وظیفه:
این مفصل مسئول حرکات پیچیده فک هست، از جمله:
باز و بسته شدن فک.
حرکات جانبی و جلو و عقب فک.
ساختار:
شامل یک دیسک غضروفیست که به حرکت نرم و هماهنگ فک کمک میکنه.
2. علل اختلالات TMJ
الف) آسیب یا تروما
ضربه به فک یا صورت.
آسیبهای ورزشی یا تصادفات.
ب) عادات نامناسب دهانی و فکی
دندان قروچه (Bruxism) یا فشار دادن فک.
جویدن بیش از حد آدامس یا مواد سفت.
ج) اختلالات دندانی
نامرتبی دندانها یا عدم تطابق بین فک بالا و پایین (مالاکلوژن).
از دست دادن دندان یا استفاده نامناسب از پروتزهای دندانی.
د) فشار و استرس
استرس روانی میتونه باعث تنش در عضلات فک و اختلالات TMJ بشه.
ه) التهاب یا عفونت
آرتریت (التهاب مفصل) یا عفونتهای مفصلی.
و) عوامل ژنتیکی
بعضی افراد به علت ساختار مفصلی یا عوامل ارثی مستعد اختلالات TMJ هستند.
3. علائم اختلالات TMJ
الف) درد
درد در ناحیه مفصل گیجگاهی-فکی، گوشها، فک یا گردن.
درد ممکن هست هنگام جویدن، صحبت کردن یا باز کردن دهان تشدید بشه.
ب) صداهای غیرطبیعی
شنیدن صدای کلیک، پاپ، یا خشخش هنگام حرکت فک.
ج) محدودیت در حرکت فک
دشواری در باز و بسته کردن دهان.
قفل شدن فک در حالت باز یا بسته.
د) علائم گوش
وزوز کردن گوش.
احساس پری یا فشار داشتن در گوش.
کاهش شنوایی یا درد ارجاعی به گوش.
ه) سردرد
سردردهای تنشی که ممکن هست با تنش عضلات فک مرتبط باشه.
و) سایر علائم
خستگی عضلاتی صورت.
وجود حساسیت در عضلات گردن و شانه.
4. تشخیص اختلالات TMJ
الف) معاینه بالینی
پزشک یا دندانپزشک حرکات فک، صداهای مفصل و درد در ناحیه مفصل رو بررسی میکنه.
ب) تصویربرداری
اشعه ایکس:
برای بررسی کردن ساختار فک و دندانها.
MRI:
برای ارزیابی دیسک مفصل و بافت نرم.
CT Scan:
برای بررسی جزئیات استخوانهای مفصل.
ج) تستهای عملکردی
ارزیابی باز و بسته شدن دهان و حرکات فک.
5. درمان اختلالات TMJ
الف) درمانهای غیرتهاجمی
آموزش و تغییر رفتار:
پرهیز از باز کردن دهان بیش از حد.
اجتناب از جویدن مواد سفت و آدامس.
استفاده از محافظ دندان (Mouthguard):
جلوگیری از دندان قروچه و کاهش فشار بر مفصل.
فیزیوتراپی:
تمرینات کششی و تقویتی برای عضلات فک.
استفاده از گرما یا سرما برای کاهش درد و التهاب.
داروها:
داروهای ضدالتهاب غیراستروئیدی (NSAIDs) همانند ایبوپروفن.
شلکنندههای عضلانی.
داروهای ضداضطراب یا آرامبخش در صورت نیاز.
ب) درمانهای دندانی
ارتودنسی برای اصلاح ناهماهنگی دندانها.
بازسازی دندانها یا استفاده از پروتزهای مناسب.
ج) تزریقات
تزریق بوتاکس:
کاهش تنش عضلانی و درد.
تزریق استروئید:
کاهش التهاب در مفصل.
د) درمانهای جراحی (در موارد شدید)
آرتروسنتز:
شستشوی مفصل با مایعات برای رفع التهاب و شستشوی ذرات اضافی.
آرتروسکوپی:
جراحی کمتهاجمی برای اصلاح مشکلات مفصل.
جراحی باز:
برای بازسازی مفصل یا تعویض آن در موارد شدید.
6. تغییرات سبک زندگی برای مدیریت اختلالات TMJ
کاهش استرس از طریق تمرینات آرامسازی همانند یوگا یا مدیتیشن.
حفظ وضعیت صحیح بدن، بهویژه هنگام نشستن یا کار کردن.
استفاده از رژیم غذایی نرم برای کاهش فشار بر مفصل.
7. پیشگیری از اختلالات TMJ
اجتناب از عادات مضری مثل دندان قروچه یا جویدن مواد سفت.
مراجعه منظم به دندانپزشک برای بررسی سلامت دندانها و فک.
مدیریت برای استرس و اضطراب.
8. عوارض ناشی از اختلالات TMJ
درد مزمن در ناحیه فک و صورت.
اختلال در خواب به علت درد یا دندان قروچه.
مشکلات ارتباطی به علت دشواری در صحبت کردن.
وزوز گوش یا کاهش شنوایی مزمن.
اختلالات مفصل گیجگاهی-فکی (TMJ) میتونند به دلایل مختلفی از جمله آسیب، عادات نامناسب یا استرس ایجاد بشوند و بر فک، گوش و کیفیت زندگی فرد تأثیر بذارند. تشخیص زودهنگام و درمان مناسب، همراه با تغییرات در سبک زندگی، میتونه به کاهش علائم و بهبود عملکرد مفصل کمک کنه. در صورت بروز علائم شدید یا مداوم، مشورت با دندانپزشک یا متخصص گوش، حلق و بینی ضروریست.
6. عوامل محیطی و سبک زندگی
الف) استرس و اضطراب
استرس و اضطراب میتونند فعالیت مغز و حساسیت به صداهای داخلی رو افزایش بدهند.
این عوامل اغلب وزوز گوش رو تشدید میکنند.
ب) مصرف کافئین، الکل یا نیکوتین
این مواد ممکن هست باعث افزایش فشار خون یا تحریک سیستم عصبی شوند و وزوز گوش ایجاد کنند.
ج) صدای محیطی
مواجهه با صداهای مداوم و بلند در محیط کار یا زندگی، همانند نویز صنعتی یا ترافیک، میتواند یکی از دلایل وزوز گوش باشه.
7. عوارض دارویی
الف) داروهای اتوتوکسیک (Ototoxic Drugs)
بعضی داروها میتونند به گوش داخلی آسیب رسونده و وزوز گوش ایجاد کنند، از جمله:
آنتیبیوتیکها (همانند جنتامایسین).
داروهای شیمیدرمانی (مثل سیسپلاتین).
داروهای ضدالتهاب غیر استروئیدی (NSAIDs) مثل ایبوپروفن.
ب) مصرف بیش از حد داروها
مصرف بیش از حد بعضی داروها، همانند آسپرین، ممکن هست باعث وزوز گوش موقت بشه.
8. مشکلات ساختاری گوش و سر
الف) تروما یا ضربه به سر
ضربه به سر یا گردن میتونه به گوش داخلی، اعصاب شنوایی یا ساختارهای مغزی آسیب برسونه و وزوز گوش ایجاد کنه.
ب) ناهنجاریهای مادرزادی
بعضی ناهنجاریهای ساختاری در گوش یا مسیرهای عصبی شنوایی ممکن هست باعث وزوز گوش بشوند.
ج) اختلالات گردنی
مشکلات عضلانی یا عصبی در گردن میتونه باعث ایجاد صداهای غیرطبیعی در گوش بشه.
9. بیماریهای سیستمیک
الف) دیابت
دیابت میتونه باعث آسیب به عروق خونی و اعصاب شنوایی شده و وزوز گوش ایجاد کنه.
ب) کمخونی
کاهش هموگلوبین در خون ممکن هست باعث کاهش اکسیژنرسانی به گوش داخلی و ایجاد وزوز گوش بشه.
ج) بیماریهای خودایمنی
بیماریهایی همانند لوپوس یا سندرم شوگرن ممکن هست باعث التهاب و آسیب به گوش داخلی شوند.
10. دلایل ناشناخته یا ایدیوپاتیک
دلایل ناشناخته یا ایدیوپاتیک در بیماریهای گوش
دلایل ناشناخته یا ایدیوپاتیک به شرایطی اشاره داره که علت مشخصی برای آنها یافت نمیشه. در بیماریهای گوش، این اصطلاح برای اختلالاتی به کار میره که علیرغم انجام بررسیهای جامع و آزمایشهای متعدد، علت دقیق آنها همچنان ناشناخته باقی میمونه. این شرایط میتونند منجر به علائمی همانند کاهش شنوایی، وزوز گوش، سرگیجه، یا مشکلات تعادلی شوند.
1. ویژگیهای بیماریهای ایدیوپاتیک گوش
علائم ممکن هست بهصورت ناگهانی یا تدریجی بروز کنند.
اغلب با انجام آزمایشهای استاندارد، هیچ علتی عضوی یا محیطی برای آنها یافت نمیشه.
درمان معمولاً بر اساس مدیریت علائم و نه علت بیماریست.
2. نمونههایی از بیماریهای گوش با دلایل ایدیوپاتیک
الف) کاهش شنوایی ناگهانی ایدیوپاتیک (Sudden Idiopathic Hearing Loss - SIHL)
تعریف:
کاهش شنوایی ناگهانی در یک یا هر دو گوش که معمولاً در عرض 72 ساعت رخ میده و علت مشخصی نداره.
علائم:
کاهش شنوایی ناگهانی و شدید.
وزوز گوش.
احساس پری در گوش.
درمان:
کورتیکواستروئیدها (خوراکی یا تزریقی).
توانبخشی شنوایی در صورت عدم بازگشت شنوایی.
ب) وزوز گوش ایدیوپاتیک (Idiopathic Tinnitus)
تعریف:
شنیدن صدای زنگ، سوت یا هیس بدون وجود علت شناختهشده.
علائم:
صدای مداوم یا متناوب در گوش.
اختلال در خواب و تمرکز.
درمان:
درمان شناختی-رفتاری (CBT).
استفاده از ماسکرها یا دستگاههای تولید صدای سفید.
ج) سرگیجه ایدیوپاتیک (Idiopathic Vertigo)
تعریف:
احساس ناگهانی و شدید چرخش یا عدم تعادل بدون علت مشخص.
علائم:
سرگیجه.
تهوع و استفراغ.
اختلال در تعادل.
درمان:
داروهای ضدسرگیجه مانند مکلیزین.
توانبخشی تعادلی.
د) بیماری منییر ایدیوپاتیک
در مواردی که علت تجمع مایع در گوش داخلی نامشخص باشه، این بیماری بهعنوان ایدیوپاتیک در نظر گرفته میشه.
3. علل احتمالی بیماریهای ایدیوپاتیک گوش (علتهای پنهان یا ناشناخته)
الف) عوامل ژنتیکی
بعضی از بیماریهای گوش ممکن هست ریشه در اختلالات ژنتیکی داشته باشند که هنوز بهطور کامل شناسایی نشدند.
ب) عوامل خودایمنی مخفی
سیستم ایمنی ممکن هست به بافتهای گوش حمله کنه، اما علائم معمول بیماریهای خودایمنی مشاهده نشه.
ج) اختلالات گردش خون
مشکلات میکروسکوپی در خونرسانی گوش داخلی ممکن هست قابل شناسایی نباشه.
د) عوامل عصبی و مغزی
تغییرات در عملکرد مغز یا مسیرهای عصبی مرتبط با گوش ممکن هست در بعضی موارد تشخیص داده نشوند.
ه) عوامل محیطی یا سمی
مواجهه با مواد سمی یا عوامل محیطی ممکن هست تأثیرات پنهانی بر گوش داشته باشه.
و) استرس و عوامل روانشناختی
استرس میتونه بر عملکرد گوش تأثیر بذاره، اما بهعنوان علت فیزیکی در آزمایشها دیده نمیشه.
4. چالشهای تشخیص بیماریهای ایدیوپاتیک گوش
نبود علائم مشخص که به یک بیماری شناختهشده مرتبط باشه.
نتایج طبیعی در تصویربرداری (MRI، CT) و آزمایشهای شنوایی.
نیاز به ارزیابیهای چندگانه و طولانیمدت.
5. درمان بیماریهای ایدیوپاتیک گوش
الف) مدیریت علائم
تمرکز بر کاهش علائم بیمار، همانند:
استفاده از ماسکرها برای وزوز گوش.
داروهای ضدسرگیجه.
توانبخشی شنوایی.
ب) دارودرمانی
کورتیکواستروئیدها برای کاهش التهاب.
داروهای بهبوددهنده جریان خون در گوش داخلی.
ج) درمانهای روانشناختی
مدیریت استرس و اضطراب با مشاوره روانشناختی.
درمان شناختی-رفتاری برای کمک به کنار آمدن با علائم.
د) توانبخشی و کمکهای شنوایی
سمعک یا کاشت حلزون برای بهبود شنوایی.
تمرینات تعادلی و فیزیوتراپی برای بهبود تعادل.
6. پیشگیری از بیماریهای ایدیوپاتیک گوش
محافظت از گوش در برابر صداهای بلند.
حفظ سبک زندگی سالم، شامل رژیم غذایی متعادل و ورزش منظم.
مدیریت استرس و اضطراب.
اجتناب از مصرف داروها یا مواد مضر برای گوش.
7. تحقیقات در زمینه بیماریهای ایدیوپاتیک گوش
تحقیقات ژنتیکی:
شناسایی جهشهای ژنتیکی مرتبط با اختلالات ناشناخته گوش.
مطالعات عصبی:
بررسی ارتباط بین عملکرد مغز و اختلالات گوش.
فناوریهای جدید:
استفاده از ابزارهای تصویربرداری پیشرفته برای کشف علل پنهان.
بیماریهای گوش با دلایل ایدیوپاتیک معمولاً چالشبرانگیز هستند زیرا علت مشخصی برای آنها شناسایی نمیشه. این اختلالات میتونند علائمی همانند کاهش شنوایی، وزوز گوش یا سرگیجه ایجاد کنند. درمان معمولاً بر مدیریت علائم و بهبود کیفیت زندگی بیمار تمرکز داره. پیشرفتهای آینده در علم و فناوری ممکن هست به کشف علل دقیق این بیماریها کمک کنه و راهکارهای درمانی مؤثرتری ارائه بده.

وزوز گوش میتونه نتیجه عوامل مختلفی باشه که اغلب شامل مشکلات گوش داخلی، اختلالات عصبی، گردش خون غیرطبیعی، یا تأثیرات روانی و محیطیست. تشخیص دقیق علت وزوز گوش نیازمند ارزیابی جامع توسط متخصصان، آزمایشهای شنوایی و در صورت لزوم تصویربرداریهای پیشرفته هست. درمان مناسب، بسته به علت وزوز گوش، میتونه به کاهش علائم و بهبود کیفیت زندگی بیماران کمک کنه.